Με τον όρο διαλείπουσα χωλότητα, περιγράφεται το μυϊκό άλγος στη κνήμη, τους μηρούς ή τους γλουτούς κατά τη βάδιση. H διαλείπουσα χωλότητα οφείλεται κυρίως στην περιφερική αποφρακτική αρτηριακή νόσο(ΠΑΑΝ) και είναι μια εξαιρετικά συχνή πάθηση.
Στην Ευρώπη, η ΠΑΑΝ εμφανίζεται σε πάνω από 30% των ενηλίκων και είναι κυρίως ασυμπτωματική. Η ασθένεια αντικατοπτρίζει ασθενείς με υψηλό καρδιαγγειακό κίνδυνο και είναι συχνή η κοινή παρουσία στεφανιαίας και καρωτιδικής νόσου, με ΠΑΑΝ.
Η διάγνωση περιλαμβάνει τη λήψη του ιστορικού, την ενδελεχή κλινική εξέταση και τη μέτρηση του σφυροβραχιόνιου δείκτη(ΣΒΔ). Ο ΣΒΔ είναι η υψηλότερη αρτηριακή πίεση του κάτω άκρου προς την υψηλότερη πίεση των άνω άκρων. Όταν ο δείκτης είναι < 0,9, αυτό είναι ένδειξη ΠΑΑΝ, ενώ όταν ο δείκτης είναι < 0,4, αυτό αντικατοπτρίζει την κρίσιμη ισχαιμία του ποδιού. Όταν ο δείκτης είναι υψηλότερος από 1,2 τότε υπάρχει η υποψία της σκλήρυνσης του μέσω χιτώνα των κνημιαίων αγγείων, η οποία δεν τους επιτρέπει να συμπιεστούν κατά τη μέτρηση της αρτηριακής πίεσης.
Το φαινόμενο αυτό παρατηρείται συχνά σε ασθενείς με διαβήτη, με νεφρική ανεπάρκεια ή χρόνια χρήση κορτιζόνης. Με την υποψία της συμπωματικής ΠΑΑΝ, ακολουθεί ο υπερηχογραφικός έλεγχος και η αξονική ή μαγνητική τομογραφία για το σχεδιασμό της θεραπείας. Η αξονική τομογραφία είναι ιδανικότερη από την μαγνητική τομογραφία γιατί επιτρέπει την καλύτερη μελέτη αγγείων με θρόμβο ή ισχυρή επασβέστωση. Η τελευταία ενδείκνυται σε νέους ασθενείς ή ασθενείς με νεφρική ανεπάρκεια.
Η αντιμετώπιση του ασθενούς με διαλείπουσα χωλότητα περιλαμβάνει τη βελτίωση του καρδιαγγειακού προφίλ και την ενδαγγειακή ή χειρουργική θεραπεία των συμπτωμάτων.
Α. Τροποποίηση του καρδιαγγειακού κινδύνου
Η τροποποίηση του καρδιαγγειακού κινδύνου περιλαμβάνει τη διόρθωση των παραγόντων κινδύνου μέσω της αλλαγής της καθημερινότητας του ασθενούς και της κατάλληλης φαρμακευτικής αγωγής.
Αλλαγή της καθημερινότητας του ασθενούς:
1. Μια καθιστική καθημερινότητα είναι ο μέγιστος παράγοντας κινδύνου για καρδιαγγειακή νόσο. Τα άτομα που ξεκινούν τακτικό πρόγραμμα άσκησης παρουσιάζουν το μισό κίνδυνο σε σύγκριση με αυτά που παραμένουν ανενεργά. Αν και η έντονη άσκηση, όπως το τρέξιμο σε μεγάλες αποστάσεις, μειώνει δραματικά τον καρδιαγγειακό κίνδυνο, η σχετικά έντονη άσκηση(έντονο περπάτημα επί 30 λεπτά) είναι η επίσημη οδηγία της συνδιάσκεψης National Institutes of Health.
Σε συμπτωματικούς ασθενείς με διαλείπουσα χωλότητα προτείνεται το εξής πρόγραμμα καθημερινής άσκησης:
α) Έναρξη βάδισης και μέτρηση της μέγιστης απόστασης μέχρι την εμφάνιση έντονου μυϊκού πόνου στην κνήμη ή στο γλουτό(π.χ. 300 μέτρα)
β) Έναρξη βάδισης και διακοπή στα 2/3 της παραπάνω απόστασης(στο συγκεκριμένο παράδειγμα 200 μέτρα) – Ξεκούραση για 2 λεπτά
γ) Νέα έναρξη βαδίσματος και παύση ξανά στα 2/3 της μέγιστης απόστασης(200 μέτρα)- Ξεκούραση για 2 λεπτά
δ) Πολλαπλές επαναλήψεις για τουλάχιστον μια ώρα. Συχνή επανεξέταση (για παράδειγμα 1 φορά την εβδομάδα) της μέγιστης απόστασης μέχρι την εμφάνιση του μυϊκού πόνου στην κνήμη ή στους γλουτούς.
2. Άμεση και πλήρη διακοπή καπνίσματος. Σε αδυναμία διακοπής, έναρξη επισκέψεων σε ιατρείο διακοπής καπνίσματος για τη χορήγηση κατάλληλης θεραπείας.
3. Βελτίωση της καθημερινής διατροφής με την εισαγωγή του μοντέλου της μεσογειακής διατροφής. Σε ασθενείς με παχυσαρκία προτείνεται η επίσκεψη σε διατροφολόγο.
4. Φαρμακευτική αγωγή
α) Χρήση αντιυπερτασικών παραγόντων για τη θεραπεία της υπέρτασης. Ο στόχος είναι <140/90 mmHg για μη διαβητικούς, <120/80 mmHg για διαβητικούς.
β) Διόρθωση της δυσλιπιδαιμίας με τη χορήγηση στατινών. O στόχος είναι η ελάττωση του επιπέδου της LDL-C < 1.8 mmol/l (<70 mg/dl) ή τουλάχιστον ελάττωση του επιπέδου κατά 50%, εάν η αρχική τιμή κυμαίνεται μεταξύ 1,8 και 3,5 mmol/l(70 kai 135 mg/dl)
γ) Αυστηρός γλυκαιμικός έλεγχος σε ασθενείς με διαβήτη. H τιμή της μη γλυκοζυλιωμένης αιμοσφαιρίνης συνίσταται να κυμαίνεται < 7%.
δ) Χρήση αντιαιμοπεταλιακών παραγόντων. Η χρήση τουλάχιστον ενός αντιαιμοπεταλιακού παράγοντα είναι υποχρεωτική σε ασθενείς με διαλείπουσα χωλότητα. Παρ’ όλα αυτά μια γενική κατευθυντήρια οδηγία για το είδος και τον αριθμό των αντιαιμοπεταλιακών παραγόντων δε μπορεί να δοθεί. Η θεραπεία πρέπει να διαμορφωθεί με βάση το ειδικό προφίλ του ασθενούς από το θεράποντα ιατρό (ιστορικό αιμορραγικής διάθεσης και γαστρορραγίας, παράλληλη λήψη αντιθρομβωτικού παράγοντα, είδος χειρουργικής επέμβασης κ.α.).
Β. Αντιμετώπιση της αγγειακής βλάβης
1. Αναίμακτη ενδαγγειακή θεραπεία
Η αναίμακτη ενδαγγειακή θεραπεία περιλαμβάνει μια σειρά μεθόδων για τη θεραπεία της αποφρακτικής αρτηριακής νόσου ανάλογα με το είδος του αγγείου που έχει προσβληθεί. Βασική αρχή κάθε είδους θεραπείας στη διαλείπουσα χωλότητα είναι η τελική χρήση ενός μπαλονιού ή stent με φαρμακευτική επικάλυψη(paclitaxel). Η ουσία αυτή σταματά την περαιτέρω εξέλιξη της αθηροσκληρωτικής πλάκας.
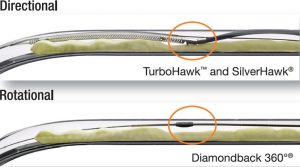
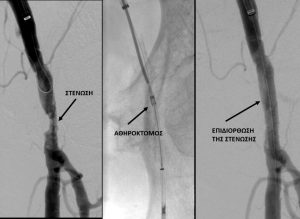
Το ιδανικό σενάριο είναι να αποφευχθεί η τοποθέτηση οποιουδήποτε stent εξαιτίας του γεγονότος ότι η βατότητα των stents μειώνεται αισθητά με την πάροδο του χρόνου. Για να επιτευχθεί αυτό χρησιμοποιούνται ειδικές τεχνικές οι οποίες έχουν ως κύριο σκοπό την αποφυγή τραυματισμού του έσω και μέσου χιτώνα του αγγείου και την επαρκή διάνοιξη της στένωσης. Σε αυτές τις μεθόδους περιλαμβάνονται ο αθηροκτόμος (εικόνα), το μπαλόνι λιθοπλαστικής, το μπαλόνι με ενσωματωμένο σύρμα (scoring balloon) κ.α.
Σε περίπτωση που ο τραυματισμός των παραπάνω χιτώνων του αγγείου είναι αναπόφευκτος και η χρήση μπαλονιού οδηγήσει είτε στη δημιουργία μικρών μεμβρανών που εμποδίζουν την κυκλοφορία του αίματος ή στην ατελή διάνοιξη της στένωσης, τότε είναι απαραίτητη η χρήση ειδικών stents.
2. Ανοιχτή χειρουργική θεραπεία
Η ανοιχτή χειρουργική θεραπεία περιλαμβάνει είτε τη διάνοιξη του αγγείου και την αφαίρεση της πλάκας(ενδαρτερεκτομή) είτε την τοποθέτηση μιας παράκαμψης(bypass) με φλεβικό ή συνθετικό μόσχευμα.